心臓血管外科
Cardiovascular Surgery
心臓血管外科
心臓血管外科
診療内容・特徴
【心臓外科】
準備中【血管外科】
低侵襲治療を積極的に導入し、大動脈瘤には胸や腹部の切開が不要なステントグラフト内挿術を、2021年8月末現在胸部と腹部を合わせ400例以上に行って来ました。閉塞性動脈硬化症は血管内治療を最優先し、下肢静脈瘤には2泊3日の入院加療、透析用シャントは外来手術も行っており、生活の質の改善と共に再発防止に努めております。
主な対象疾患
【心臓外科】
準備中【血管外科】
1. 大動脈瘤(胸部、胸腹部、腹部)
2. 閉塞性動脈硬化症
3. 急性動脈閉塞、血栓症
4. 下肢静脈瘤
5. 内シャント手術(透析)
代表的な手術や治療件数
【心臓外科】
代表的な手術:心拍動下冠動脈バイパス術、弁置換術、弁形成術、心房細動手術、胸部大動脈瘤手術、急性大動脈解離手術など
| 年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 準備中 |
| 症例数 | 53例 | 54例 | 51例 | 41例 | 43例 | 34例 | 準備中 |
| 手術死亡 | 0例 | 0例 | 0例 | 0例 | 0例 | 0例 | 準備中 |
【血管外科】
代表的な手術:胸部・腹部大動脈瘤(ステントグラフト)、閉塞性動脈硬化症手術(経皮的血管形成術)、静脈瘤手術、透析用ブラッドアクセス治療など、血管内治療を含む
| 年/術式 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 |
| 胸部ステントグラフト | 21例 | 18例 | 26例 | 20例 | 16例 | 8例 |
| AAA(開腹+SG) | 20例 | 37例 | 41例 | 24例 | 30例 | 27例 |
| 閉塞性動脈硬化症手術 | 44例 | 67例 | 46例 | 59例 | 43例 | 43例 |
| 静脈瘤手術 | 75例 | 59例 | 53例 | 49例 | 45例 | 32例 |
| 透析シャント手術 | 76例 | 97例 | 78例 | 92例 | 108例 | 103例 |
| その他 | 10例 | 5例 | 14例 | 13例 | 8例 | 4例 |
大動脈疾患専門外来
準備中
地域連携への取り組み、姿勢
当科では安全、確実で患者さまのQOL改善につながる低侵襲手術を推進することを基本方針として24時間体制で診療にあたっております。地域連携に対しては日常診療における積極的な情報交換や種々の地域連携行事を通じて、先生方と密接な関係を構築・維持したいと考えております。いつでもお気軽にご相談ください。
地域連携行事
■Face link in KMC
地域の先生方との合同カンファランス:月1回(最終火曜日19時より)
■血管病センター市民公開講座
患者さま、医療従事者全てを対象とした公開講座:年1回
外来診察
| 月 | 火 | 水 | 木 | 金 | |
| 初診 | (手術日) | 齋藤/池田 | (手術日) | 笠島/池田 | (手術日) |
| 一診 | (手術日) | 笠島 | (手術日) | 笠島 | (手術日) |
| 二診 | 池田 | 池田 | |||
| 三診 | 齋藤 | 齋藤 | |||
| 大動脈疾患専門外来 | 13:30~16:30 |
■月・水・金:手術日
■大動脈疾患専門外来
準備中
大動脈疾患専門外来
準備中スタッフ紹介
| ■心臓血管外科部長 | 笠島 史成 |
| ■心臓血管外科医長 | 池田 知歌子 |
| ■心臓血管外科医師 | 齋藤 直毅 |
 |
部長 | 笠島 史成 |
| 略歴 | 平成2年 金沢大学医学部卒 | |
| 所属学会 |
日本血管外科学会評議員 日本脈管学会評議員 心臓血管外科修練指導者 心臓血管外科専門医 日本脈管学会認定脈管専門医 日本消化器内視鏡学会専門医 日本外科学会指導医・外科専門医 日本胸部外科学会認定医 日本消化器外科学会認定医 日本循環器学会 日本血管内治療学会 日本動脈硬化学会 日本臨床外科学会 腹部ステントグラフト指導医 胸部ステントグラフト実施医 浅大腿動脈ステントグラフト実施医 下肢静脈瘤血管内レーザー焼灼術実施医 |
|
| 資格 | 医学博士 |
 |
医長 | 池田 知歌子 |
| 略歴 | 平成13年 富山医科薬科大学医学部卒 | |
| 所属学会 | 胸部外科学会評議員 外科学会専門医・認定医 日本循環器学会循環器専門医 脈管専門医 胸部外科学会女性医師の会会員 |
|
| 資格 | 医学博士 |
 |
医師 | 齋藤 直毅 |
| 略歴 | 平成23年 福井大学医学部卒 | |
| 所属学会 | 日本血管外科学会 日本脈管学会 日本心臓血管外科学会 日本胸部外科学会 日本外科学会 日本循環器学会 外科専門医 心臓血管外科専門医 腹部ステントグラフト実施医・指導医 胸部ステントグラフト実施医・指導医 浅大腿動脈ステントグラフト実施医 日本血管外科学会認定血管内治療認定医 下肢静脈瘤に対する血管内治療実施基準による実施医 |
心臓外科
準備中血管外科
現在の高齢者社会で急速に増加している動脈硬化による病気につき説明します。
| 1.大動脈瘤 |
動脈壁が動脈硬化などにより傷んでくると血圧に耐えられなくなり膨らんできます。 一度動脈の一部に膨らみが出来るとその部に圧がかかりどんどん外方に張り出し、動 脈瘤を形成します。正常の太さの2倍以上になると動脈瘤と診断します。 動脈瘤は出来る場所により次のように分けます。
1)胸部大動脈瘤
胸部レントゲン撮影などで偶然発見されることが多い。声がかれてくることで気付くこともあります。
2)腹部大動脈瘤
臍を中心に拍動性の塊として触れます。太った人は発見されにくいことが多いので、血圧の高い人などでは超音波で検査すればはっきりします。
3)末梢動脈瘤
その他の細い動脈にも瘤はできます。脈を打っている腫脹があったら見てもらってください。
【破 裂】
動脈瘤の恐ろしいのは、それまでは単に動脈が膨隆しているだけでほとんど症状を呈さないのですが、一度この膨れた所が破れると血液が外に洩れ、大出血を来たし、死に至ることです。破れるときには激しい痛みを生じ、出血を伴うため血圧が低下し、ショックとなることもあります。
【治 療】
1)血圧の高い人は動脈瘤が出来やすいし、出来ると急速に大きくなる危険があるので血圧を上げないよう注意してください。破裂の原因となるのは、重い物を持ち上げる、排便の際、力をいれていきむ、腹部大動脈瘤では急に背を伸ばした時などがあります。
2)人工血管置換;動脈瘤の治療は破裂を防ぐことが原則です。このため、太くなった動脈を含む動脈を切開し、正常な動脈間に人工血管を植え込み、その上を動脈瘤の壁で覆っておくのが標準的な治療です。
胸部大動脈瘤は10万人に対して3人ほどの患者さんが毎年新しく発症するとされています.症状は嗄声(声のかれ)が出ることもまれにありますが,通常全くありません.腹部の動脈瘤であれば,お腹に“ドキドキするこぶ”をふれることもしばしばあるのですが,胸部は肋骨や胸骨という骨に囲まれており,触れることができないため,症状が出にくいのです.健康診断や他の病気で病院にかかり,レントゲンやCT検査を行った際に偶然見つかることが多い病気です.
しかし,症状はないもののある程度の大きさを超えると,破裂の危険性が高くなります.しかも一旦破裂すると救命率は10%程度,病院にたどり着けずに亡くなる人も半数以上と極めて危険度の高い病気で“サイレントキラー”(静かな殺し屋)と表現する医師もいるほどです.
治療が必要となる条件は
①大きさが5.5cmを超えるもの(ガイドライン)
腹部では5cm以上が治療対象となります
②嚢状大動脈瘤:1部が弱く嚢状(でべそのように1部膨らんでいる)もの
嚢状のものは破裂しやすく比較的小さくても治療を行います
③半年で5mmを超える拡大(通常動脈瘤は1年に1-2mmしか拡大しません)
とされています.
<腹部大動脈瘤ってこんな病気です>
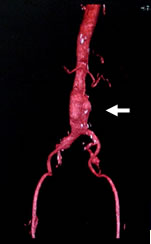 |
腹部大動脈瘤とは、左図の矢印で示すように腹部の大動脈が瘤状になって「こぶ」の様に膨らんだ状態です。大きくなると破裂する危険があり、破裂した場合の死亡率は全体として約80%で、緊急に手術ができたとしても半数近くが亡くなられます。特に直径5cmを超えると、急速に破裂の危険性が増加することがわかっており、5~6cmの大きさでは5年間に20-30%程度の確率で破裂が見込まれます。そのため5cm程度の大きさになったら、治療が必要になります。 治療方法には大きく分けて ■外科的手術(人工血管置換術) ■血管内治療(ステントグラフト内挿術) の二つがあります。 |
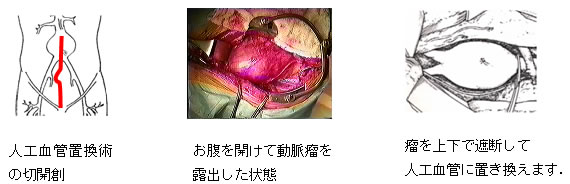
■外科的手術(人工血管置換術)
従来の標準的な治療法です。全身麻酔のもとでお腹を切り開き、瘤の上下で血流を遮断し、瘤を切り離して、布製の人工血管で置き換え、縫い合わせます。
相応の体の負担があり、術後数日は、絶食、安静となります。また瘤を切り開く際に出血するため、輸血する可能性は比較的高くなります(全体の1/3ほど)。一般的には手術の際、脳梗塞、心筋梗塞、腎不全等の合併症が生じる可能性が併せて5%程あります。開腹による腸管の麻痺・癒着の可能性が2-3%あります。その他、性機能障害、下肢虚血、腹水、呼吸器合併症(肺炎など)等の可能性もあります。成績は安定していますが、手術による1ヶ月内の死亡率は2-3%と言われていますが、当院では過去5年以上手術死亡はありません。
.
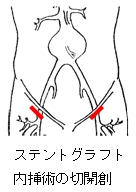
■血管内治療(ステントグラフト内挿術)
ステントグラフトとは,人工血管(グラフト)に金網で出来た筒(ステント)を縫い付けたものです。両股の血管を開いて、カテーテル(細長い管)を通じて、瘤の中に埋め込み、瘤へ血流が流れ込まないようにする治療法です。体を切る部分は股だけのため、体の負担が少なく、食事、歩行も早期からできます。入院期間も短くてすみます。欧米のデータでは、脳、心臓、腎臓、呼吸器等の合併症も比較的少ない結果です。カテーテル操作に伴う血管損傷1-6%、塞栓症(血の塊やコレステロールなどが血管内に飛び散る)が1%ほどに認められます。造影剤アレルギー(吐き気、じんましん、ショック)の可能性は血管造影検査と同様です。1ヶ月内の死亡率は1%未満と良好です。ただし、血流が瘤へ流れ込んでこないか定期的に(例:1ヶ月、3ヶ月、6ヶ月後、1年後、以後1年毎)CTスキャン等で検査を行う必要があります。2年後で5%ほどに漏れが認められますが、必要な場合は追加処置を行います。
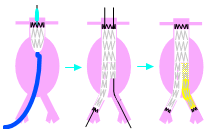 |
ステントグラフ挿入術の実際を左に示します。 右股の動脈から柔らかい筒に格納したステントグラフト本体を腎動脈の下から大動脈瘤内に留置し,左股の動脈から左脚を追加します.両股の切開(左最下段の図)だけで手術可能です。 |
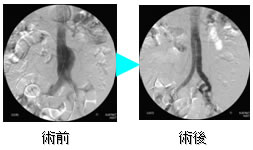  |
手術前後の血管造影を左に示します。ステントグラフトにより腹部大動脈瘤(こぶ)は消失しております。 |
| 2.閉塞性動脈硬化症 |
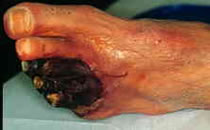
「閉塞性動脈硬化症」とは、足の動脈が動脈硬化のため狭くなったりつまってしまい、足に充分血液が流れず血流障害を起こした状態です。 足は筋肉量が多く運動も激しいので血液が不足するとその減少度により症状が変わります。最初は寒い日に足が冷たく感じたり、寝床に入っても暖まるのに時間がかかるように感じます。もう少し進むと、歩行時に足・大腿や腰の筋肉が固く、痛くなってきます。さらに進むと足の色が赤紫色あるいは白っぽく血の気が無くなり、ちょっと歩いても痛くなるようになり、寒い日などはじっとしていても痛みが去らない状態になります。時には、足趾先が黒くなったり潰瘍を作ったりします。この状態を放置していると突然、残っていた太い動脈が詰まったりして足が大きく虚血になり、切断が必要となることもあります。
○急性動脈閉塞
動脈硬化はある一ヶ所の動脈だけがなるわけではなく、多くの動脈に生じます。このため、動脈が急に閉塞し動脈血が流れなくなると、その末梢の組織に血液が行かなくなり、酸素が不足し、最終的には壊死に陥ります。この状態はその末梢臓器により異なり、脳塞栓、心筋梗塞や下肢の急性壊死となり、生命にも関する重大な症状を引き起こします
同じ閉塞性動脈硬化症でもその支配する臓器により進行に伴う症状も異なります。
|
1)冠状動脈 2)下肢を栄養する動脈 |
○予防と治療
1)動脈硬化の予防
動脈硬化は病気です。高血圧、塩分の採りすぎ、高脂血症、糖尿病と喫煙など危険因子は解っています。これらをコントロールしいつまでも弾力性を持った動脈でいたいと思います。
2)進行の抑制
日常生活から動脈硬化を進行させる因子を出来るだけ少なくする努力をします。必要に応じ、最も適した薬を服用します。これらの薬剤は一度始めたら出来るだけ継続し、中止や減量の際は慎重に行ってください。急に中止するとかえって危険なこともあります。
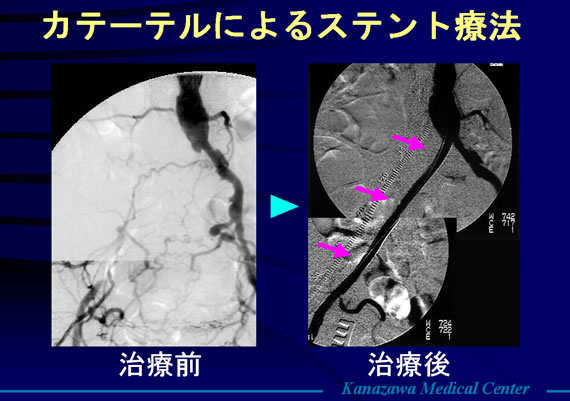
3)カテーテルによる拡張
最近急速に発展した方法で、バルーンのついたカテーテルを動脈の狭くなった所へ誘導し、そこでバルーンを拡げ、狭窄部を拡張する方法です。この方法でうまく拡がり、それが長く続く例もあるのですが、再狭窄もかなり見られます。これに対し、バルーンの外側に金属の網状の筒を持っていき、これを一緒に拡げ、その金属のワッパをその部位に留置してくる方法が行われています。ステント療法といいます。これにより長期成績は改善しています。
4)手術療法:動脈の狭窄や閉塞に対し、種々の手術療法が行われます。
*内膜摘除とパッチ拡大;動脈の狭くなっている部分を削り取り拡げる方法、狭くなった部を切開し、パッチを当てて拡げる方法、この両者を合わせて行う方法などがあります。
*バイパス作製;閉塞している動脈を残したまま、開存している中枢から末梢まで自分の動脈や静脈、太い血管では人工血管を用いバイパスを作り、末梢への血流を再建する方法です。
 |
 |

静脈外科
足の表面に膨れた静脈が蛇行している状態です。妊娠を繰り返したり、長時間の立仕事や足に力を入れる仕事の人に多く見られます。成人女性では20%、男性でも7%近くに認めると言われています。
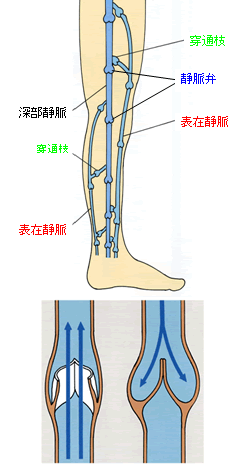 |
下肢静脈瘤ってどんな病気? 足の静脈の構造 足の静脈の本幹は、筋肉の深い所で骨の横を動脈や神経に寄り添って流れています(深部静脈)。 本幹と別に皮膚のすぐ下にも静脈があり、足の付け根と膝の後で本幹に合流している表面の静脈(表在静脈)があります。 また、深いところを流れている本幹(深部静脈)と表面の静脈(表在静脈)の間をつなぐ枝(穿通枝)があります。 静脈には血液を足先から心臓に返すために、いたるところに弁(静脈弁)があります。左下に静脈弁の拡大図がありますが、この弁の作用により、上向きの血流が可能となります。2本足で立っている人間では血液はその重みで下に戻ろうとしますが、これを食い止めているのが静脈弁です。 静脈瘤とは? ところがいろいろな理由で表面の静脈(表在静脈)の弁(静脈弁)が壊れて血液が逆流し、静脈の圧力が上がって膨らんでしまうのが静脈瘤という病気です。 ※2つの図は,アルケアKKのご好意により,愛知県立看護大学平井正文教授監修の冊子から改編して掲載させていただきました。 |
○症 状
静脈瘤が高度になると血液が足によどんで、疲れやすい、色がつく、潰瘍ができるなどの症状が出てきます。 時には静脈内に血液の塊(血栓)ができ、それが肺にとび呼吸困難となる場合もあります。重症例では突然死の原因にもなります(エコノミークラス症候群)。
1)皮膚の下に青い静脈が見られ、最初は立ったときに細いのが見られますが、段々太くなり屈曲し目立つようになります。 2)立っていた後や夕方にふくらはぎが疼くような傷み、抜けていくようなだるさ或いは痙攣を来します。
3)段々足が太くなります。とくに足首や下腿で朝夕の差が明確になります。
4)太い静脈内に血の塊が出来て赤く炎症を起こし、固く、痛く触れます。
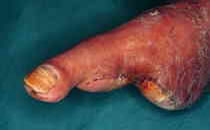
5)皮膚が硬くなり、黒く汚れた色に変わり、最後には皮膚が破れ、治りにくい潰瘍を形成します。
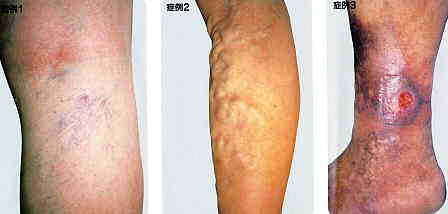
○治 療
1) 硬化療法
静脈瘤の中に血液を固める薬を注射して圧迫し、固めてしまう方法です。外来通院で可能ですが、再発が多いのが欠点です。
2) 根治的抜去術(ストリッピング術)
100年以上前から行われている手術です。逆流している静脈を数箇所で切開して抜去します。麻酔は背中に麻酔用の細くて柔らかい管を入れ下半身を麻酔します。手術中に寝ていたい方は麻酔科に相談して下さい。 通常2泊3日の入院で治療可能です。前日に入院していただき、翌日手術し、次の日には退院です。 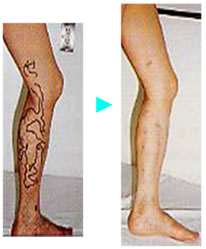
また抜去した静脈瘤に沿って青あざができる場合があります。これは静脈瘤の枝からの出血で、枝をすべて処理しようとすると傷が多くなり余計に目立つので、外から圧迫して止血しますが時に目立つ場合があるのです。しかしこれは時間がたてば必ず消えてゆきます。術後しばらくの間切開した傷や静脈瘤を抜去した部位に痛みや痺れを感じることがありますが,これも時間と共に軽快していきます。 手術ですからどうしても傷がつきますが、皮膚の筋に沿って目立たないように小さくし、数はなるべく少なくします。また病気の特殊性から手術でも瘤を完全に切除できない事もあり,硬化療法や局所麻酔下の部分切除が必要になる場合もあります。
退院後,日常生活には問題ありませんし軽作業は可能です。一週間ほど後に外来で術後の診察をさせてください。
右にストリッピング術前と一週間後の写真を示します。御参照下さい。 一週間後では、まだ少しきずがわかりますが,これも日を追うごとに目立たなくなってゆきます。
○後療法
どの治療法を行っても数日から2週間は強く包帯で圧迫します。その後は3~6カ月、弾性ストッキングを着用してもらいます。
2.下肢静脈不全症候群
静脈瘤のひどい方や静脈瘤がはっきりしないのに足の腫れがひどく、痛みを伴い、下腿から足にかけ色素沈着などを認める人がかなりあります。静脈瘤を治療しても余り症状が良くならない、早く症状が再発する病態です。足の中央、深い所にある静脈弁が合わなくなり、立っている時に全身の静脈が足に逆流するため生じている現象だということが解ってきました。
静脈造影で血液がそけい部から膝の下まで逆流することで診断します。
| 【静脈弁形成術】 この逆流を止めるために弁が合うように種々の手術が行われています。私たちは静脈壁の外側から拡張している静脈を縫縮する方法を世界で初めて行い、現在まで50例以上行っていますが全例順調に経過しており、再発は1例もなく良い方法だと考えています。 |



